Для вашего удобства мы расположили материалы в алфавитном порядке
Эмболизация аневризм артерий головного мозга
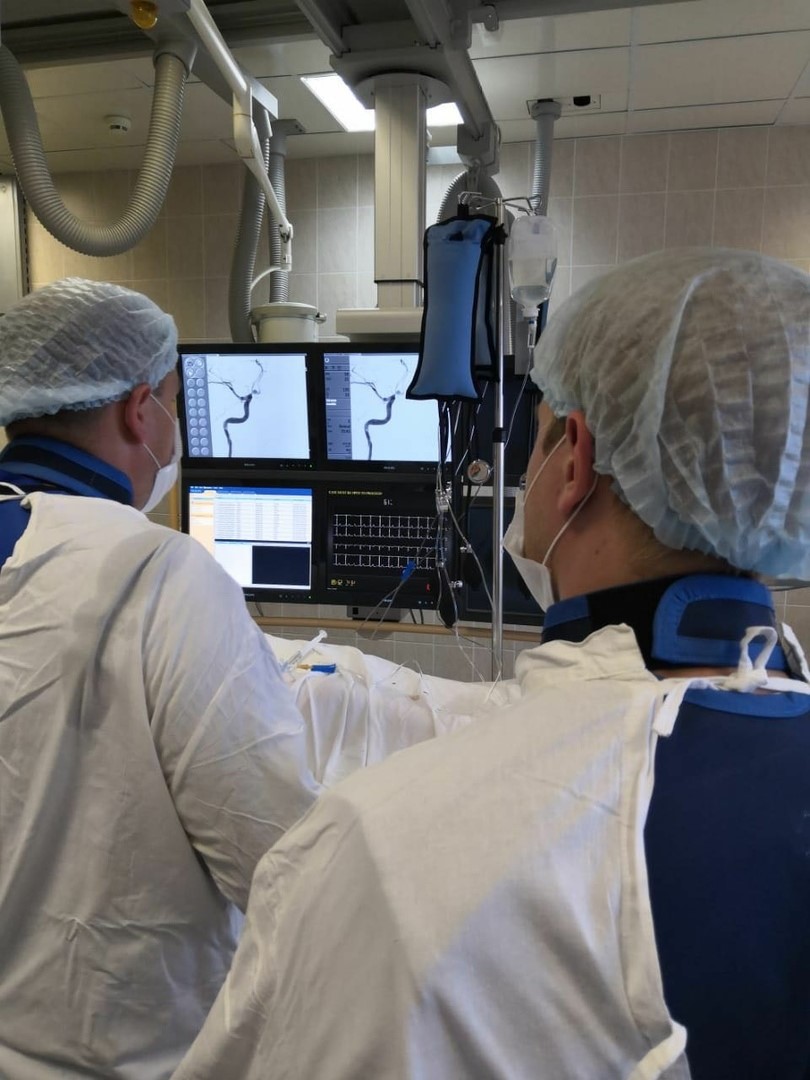
08.08.2018г. впервые в ГБУЗ «Волгоградская областная клиническая больница №1», под непосредственным руководством врача-рентгенэндоваскулярного хирурга Медицинского центра Дальневосточного федерального университета Панарина Вячеслава Александровича, совместно с врачами-рентгенэндоваскулярными хирургами отделения сосудистой хирургии ГБУЗ «ВОКБ №1», выполнена операция «Эмболизация аневризмы передней мозговой артерии и передней соединительной артерии» у пациентки 42 лет, которая ранее перенесла внутричерепное кровоизлияние, вследствие разрыва данной аневризмы.
Эмболизация - это малоинвазивное эндоваскулярное вмешательство, которое заключается в выключении аномального сосудистого образования из кровотока с использованием специального материала (отделяемые микроспирали, стенты или баллоны). Инструменты при эндоваскулярной операции доставляются через небольшой прокол в области бедренной артерии. Следует отметить, что в современных условиях идет постепенный переход от выполнения открытых операций к эндоваскулярным, т.к. последние являются более щадящими, не требующими проведения трепанации, а также сопровождаются сокращением периода госпитализации.
У пациентов с аневризмами головного мозга, проживающих в Волгограде и Волгоградской области есть возможность получения высокотехнологичной помощи на базе ГБУЗ «Волгоградская областная клиническая больница №1». Прием пациентов проводится в Волгоградском областном нейрохирургическом центре. Руководит работой центра Петр Иванович Кушнирук - кандидат медицинских наук, врач-нейрохирург высшей категории, главный внештатный нейрохирург комитета здравоохранения Волгоградской области, главный нейрохирург Южного Федерального округа, член правления Ассоциации нейрохирургов России, член European Association of Neurosurgical Societies.
Для записи на консультацию и по всем интересующим вопросам обращаться по телефону 8(8442) 43-81-91 с 08:00 до 16:30 ежедневно, кроме выходных и праздничных дней.
Варикозная болезнь нижних конечностей
Варикозная болезнь нижних конечностей одно из наиболее распространенных заболеваний жителей всей планеты. Проявление заболевания может быть в виде «сосудистых звездочек», представляющих лишь эстетическую проблему, до образования варикозных вен и развития хронической венозной недостаточности, которая является серьезной угрозой для здоровья. «Запущенные» формы заболевания могут привести к трофическим язвам и тромбообразованию.
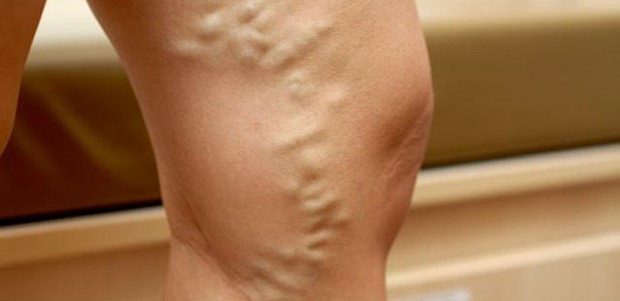
Варикозное расширение, или варикоз, получило свое название от латинского слова varix, означающего «узел, вздутие». Внешне патология проявляется выпячиваниями и мешковидными увеличениями подкожных вен (рис. 1). По данным разных авторов, признаки данной болезни наблюдаются примерно у 89 % женщин и 66 % мужчин (в развитых странах).
Рис. 1 Варикозное расширение подкожных вен
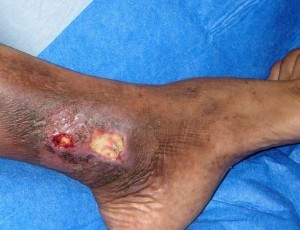
Предпосылкой к появлению варикоза становится нарушение работы венозных клапанов с возникновением рефлюкса (обратного тока) крови. На развитие болезни оказывают влияние наследственность и провоцирующие обстоятельства. Так, положительные результаты диагностики варикозного расширения вен нижних конечностей наблюдаются у пациентов, проводящих на ногах длительное время. При условии длительного действия провоцирующего фактора лейкоциты прикрепляются к сосуду, вызывая воспаление, которое распространяется по венозному руслу, осложняясь поражением стенок сосуда на всю толщину. Как правило, первыми поражаются клапаны, испытывающие максимальную нагрузку. В поверхностных венах нижних конечностей возникает избыточный объем крови, что приводит к перерастяжению венозной стенки. Дальнейшая диагностика варикоза показывает, что «лишняя» кровь отводится через перфорантные вены. В результате в них также возникает перерастяжение, дилатация и клапанная недостаточность. Кровь начинает сбрасываться через перфорантные вены в подкожную сеть. Давление в венах при ходьбе больше не может обеспечивать нормальную перфузию крови через ткани, что вызывает хроническую венозную недостаточность. Появляется отечность, кровь проникает в подкожную клетчатку, возникает липодерматосклероз и гиперпигментация. Дальнейшие нарушения микроциркуляции могут привести к гибели клеток кожи и образованию трофической язвы (рис. 2 ).
В отделении сосудистой хирургии ГБУЗ ВОКБ №1 Вы можете получить консультацию сосудистого хирурга, выполнить УЗДС вен нижних конечностей и, при необходимости, устранить варикозное расширение вен нижних конечностей. Современные виды лечения варикоза уже не представляют собой классическую «полостную операцию» под общей или спинномозговой анестезией. Сосудистыми хирургами отделения сосудистой хирургии ГБУЗ ВОКБ №1 осуществляется практически весь спектр необходимых вмешательств при различной степени тяжести варикозной болезни нижних конечностей, начиная с компрессионной склеротерапии, заканчивая радиочастотной аблацией, которые не требуют госпитализации и послеоперационной реабилитации.
В нашем отделении применяется современный, безоперационный метод лечения варикозной болезни нижних конечностей - радиочастотная аблация (РЧА) на аппарате Covidien VNUS (ClosureFast).
Преимущества метода:
· выполнение вмешательства под местной анестезией через «прокол»
· отсутствие необходимости в общем обезболивании и спинальной анестезии
· отсутствие разрезов, больших гематом (синяков)
· быстрая реабилитация после вмешательства за счет минимального болевого синдрома
· высокая эффективность и безопасность, подтвержденная результатами крупных клинических исследований
Основные этапы процедуры:
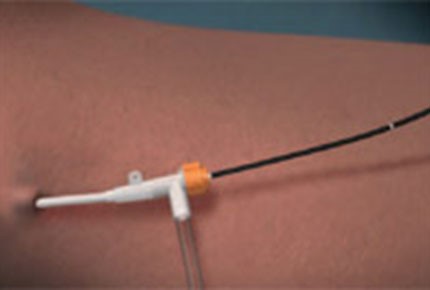
Рисунок 3. Интродьюссер и катетер Closure FASTTM
Под контролем УЗИ производится пункция большой подкожной вены на уровне нижней трети бедра или верхней трети голени. Пункция выполняется специальным шприцем. Далее в прокол вводится интродьюсер (одноразовый защитный переходник) и через него одноразовый катетер Closure FASTTM (рис. 3).
Рисунок 4. Позиционирование катетера
После введения производится позиционирование катетера под контролем УЗИ (рис 4). Вслед за этим врач флеболог выполняет местную (тумесцентную) анестезию на всем протяжении вены вокруг для того, чтобы не вызвать болевых ощущений при нагреве катетера и уберечь окружающие вену ткани от ожога.
Мощность и температура подачи энергии настраивается автоматически и не требует участия врача. Участки вены подвергаются коагуляции ("завариванию") последовательно (рис. 5). Под воздействием радиочастотной энергии просвет сегмента вены сужается и превращается в соединительную ткань.
Маркеры на катетере позволяют быстро и точно изменить положение катетера. После окончания обработки вены катетер и интродьюссер извлекаются и на месте пункции остается лишь точечный прокол.
Таким образом, РЧА является надежной альтернативой «традиционной» операции по удалению вен, которая успешно применяется на протяжении более 10 лет по всему миру.
Решение вопроса об операции принимается только после консультации сосудистого хирурга отделения сосудистой хирургии ГБУЗ "ВОКБ №1." Для записи на консультацию и по всем интересующим вопросам обращаться по телефону
(8442)43-81-91. Контактное лицо: Иванченко Алексей Юрьевич.
Пролапс тазовых органов (ПТО)
Пролапс тазовых органов (ПТО) (pelvic organ prolapse, POP) – грыжа тазового дна – современное название опущения или выпадения женских половых органов.
Выпадение матки и стенок влагалища означает смещение женских внутренних половых органов вследствие несостоятельности связочного аппарата влагалища и матки. Данное заболевание можно рассматривать в качестве грыжевого выпячивания, появляющегося в области промежности. Существуют различные формы и степени выпадения тазовых органов. О выпадении принято говорить, когда верхняя часть стенки влагалища или матка смещается за пределы влагалища. Выпадение матки может быть частичным (за пределами половой щели находится лишь часть ее тела) и полным. Термин «опущение матки» подразумевает смещение матки ниже нормального уровня, однако матка не выходит за пределы половой щели. При опущении влагалища, за пределами половой щели находятся нижняя треть его передней (часто сочетается со смещением стенки мочевого пузыря) или задней (часто сочетается со смещением стенки прямой кишки) стенок.
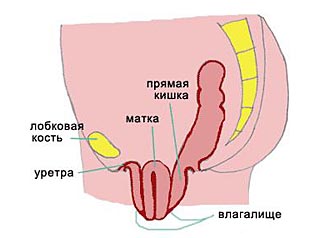
По результатам проведенных исследований, в структуре гинекологических заболеваний около 30% занимает именно выпадение матки. Как правило, страдают женщины позднего репродуктивного постменопаузального возраста, заболевание носит прогрессирующий характер, с увеличением средней продолжительности жизни количество пациенток с этим заболеванием неуклонно растет. Выпадение половых органов зачастую сочетается со смещением мочевого пузыря, называемого цистоцеле, и прямой кишки — ректоцеле.
Данная патология, прежде всего, снижает качество жизни женщины, нередко становится причиной социальной дезадаптации, нарушает семейную и сексуальную жизнь, препятствует нормальной физической активности.
Причины выпадения тазовых органов
Главную роль в развитии заболевания играет повышение внутрибрюшного давления, а предрасполагающим фактором считается несостоятельность связок и мышц тазового дна, возникающая под действием целого ряда неблагоприятных факторов:
Повреждение тазового дня вследствие травм, полученных во время родовой деятельности (разрывов промежности, рождения крупных детей или многократных родов), операций на органах таза, в результате которых нарушена взаимная поддержка органов, например, у пациенток, перенесших экстирпацию матки нередко возникает выпадение влагалища.
Врожденные особенности соединительнотканных структур, об их наличии могут свидетельствовать такие отклонения, как нарушение рефракции, сердечного ритма, мышечная гипотония, варикоз, сколиоз, подвижность суставов и частые вывихи, дивертикулез, грыжи, спланхноптоз и др. Также о дисплазии (слабости) соединительной ткани может свидетельствовать астеническое телосложение.
Снижение уровня половых гормонов.
заболевания с нарушением обменных процессов, микроциркуляции, а также частым и внезапным повышением внутрибрюшного давления, например, при кашле, запорах и т.д.
Ожирение — возникает дополнительная нагрузка на тазовые структуры, что влияет на их способность удерживать внутренние половые органы женщины в анатомическом положении.
Пожилой и старческий возраст (происходит атрофия тканей).
Неадекватная физическая нагрузка (профессиональная деятельность, подразумевающая тяжелый физический труд, ношение тяжестей особенно в период полового созревания, после родов и в климактерическом периоде).
Резкая потеря массы тела.
Нарушение функции кишечника, проявляющиеся частыми и длительными запорами.
Часто пролапс половых органов возникает вследствие сочетания нескольких причин.
Жалобы
Основными жалобами при выраженных стадиях пролапса являются ВЫРАЖЕННЫЙ ДИСКОМФОРТ В ПРОМЕЖНОСТИ, ЧУВСТВО ИНОРОДНОГО ТЕЛА В ПРОМЕЖНОСТИ, НЕУДОБСТВА ПРИ ХОДЬБЕ, ТЯНУЩИЕ БОЛИ ВНИЗУ ЖИВОТА.
Начальные стадии опущения матки и/или влагалища (0-1 СТЕПЕНЬ) могут протекать бессимптомно. Незначительное опущение матки и влагалища может и не вызывать болезненных ощущений. Женщины могут почувствовать первый дискомфорт во время интимных отношений. Слабость мышц тазового дна препятствует наступлению оргазма, причем как у женщины, так и у ее полового партнера.
При прогрессировании выпадения половых органов появляются тянущие боли и ощущение инородного тела во влагалище, постоянное чувство давления в области лобка. Позднее боли распространяются на поясничную область и крестец.
Но, самые большие неприятности вызваны расстройствами мочеиспускания. Сначала оно может быть учащенным, нередко опущение матки вызывает стрессовое недержание мочи (непроизвольное мочеиспускание при смехе, кашле, подъеме тяжестей и др.). А при значительном смещении стенки мочевого пузыря и выпадении матки мочеиспускание иногда становится возможным только после вправления матки. Кроме того, наличие остаточной мочи является причиной развития цистита и других воспалительных заболеваний мочевыделительной системы.
Аналогичные проблемы, затруднение дефекации и неполное опорожнение прямой кишки возникают при выпадении стенки прямой кишки. Женщина вынуждена принимать необычное положение или помогать себе рукой, чтобы сходить в туалет. Часто присоединяются воспалительные заболевания тазовых органов, т.к. смещение половых органов и зияние половой щели создает благоприятные условия для инфицирования, образования пролежней. На выпавших половых органах (из-за нарушения кровоснабжения) могут возникать трофические язвы, возможны отек шейки матки и влагалища, контактные кровотечения. Иногда увеличенная из-за отека и воспаления матка может ущемиться. Половые сношения становятся невозможными, резко снижается и социальная активность.
Диагностика выпадения матки и стенок влагалища
Для прогнозирования результатов лечения важно пройти качественное обследование, в ходе диагностики предстоит определить скрытое недержание мочи и степень обструкции нижней части мочевыводящей системы, диагностировать гиперактивность мочевого пузыря. Немалое значение в диагностике уделяется информации о наличии пролапса гениталий, грыжи, варикоза и других заболеваний у близких родственников пациентки. Также проводится кашлевая проба и проба Вальсальвы, УЗИ малого таза. При наличии изъязвлений нужно исключить злокачественный процесс, с этой целью проводится расширенная кольпоскопия, биопсия шейки матки и другие необходимые анализы.
Лечение
В отношении проведения нехирургического либо хирургического лечения следует учитывать следующие ключевые моменты:
• состояние пациентки и ее возраст, длительность заболевания, необходимость сохранения репродуктивной функции, менструальной и сексуальной функций;
• тяжесть клинической картины и ее влияние на качество жизни;
• выбор пациентки в отношении тактики лечения;
• возможность проведения оперативного лечения (наличие противопоказаний, экстрагенитальной патологии);
• наличие других патологических состояний со стороны малого таза, требующих проведения одновременного лечения, включая недержание мочи и кала;
• наличие операций на малом тазе в анамнезе.
Лечение пролапса тазовых органов всегда должно начинаться с консервативных способов. К ним относятся:
снижение массы тела либо смена рода деятельности, связанного с повышением внутрибрюшного давления, могут играть роль в развитии ПТО
Тренировка мышц тазового дна
Ношение и подбор урогинекологических пессариевПри выборе методики операции врачу необходимо принимать во внимание возраст пациентки, общее состояние здоровья, степень и вид ПТО, наличие патологии шейки матки, менструальной функции, необходимость беременности и родов, половой жизни, наличие сопутствующих тазовых заболеваний. Безусловно, важную роль играют опыт хирурга и его предпочтения. При выборе операции врачу необходимо выбрать доступ (вагинальный, абдоминальный, комбинированный), объем операции (выполнение гистерэктомии), а также определить возможность использования различных протезов для укрепления тазового дна.
Единственно эффективным методом избавления от нарушений при тяжелых формах пролапса тазовых органов (2-4 степень) является хирургическое лечение, позволяющее провести не только коррекцию положения матки и влагалища, также устраняются имеющиеся функциональные расстройства, связанные с опущением близлежащих органов — мочевого пузыря и прямой кишки. При операции необходимо воссоздать структуру тазового дна, при коррекции положения смещенных органов также уделяется внимание сохранению их подвижности и созданию эластичного влагалища необходимой длины с сохранением правильного соотношения всех структур.
Виды операций при пролапсе органов малого таза
Операции пролапса гениталий, в том числе хирургическое лечение ректоцеле и операции цистоцеле, делятся на два вида – восстановительные и протезирующие.
Восстановительные операции призваны восстановить целостность тканей и нормальное положение органов без применения каких-либо дополнительных устройств. При этом виде операций необходимо определить точное расположение разрывов связок и фасций и «зашить» имеющиеся дефекты. В перечень самых распространенных операций входят: передняя и задняя кольпоррафия (или так называемая «пластика влагалища»), сакроспинальная фиксация, паравагинальная реконструкция и др.
Восстановительные операции довольно физиологичны и относительно безопасны. Но дефекты фасций и связок можно «ушить» без применения дополнительных материалов далеко не всегда. Кроме того, собственные ткани пациента не всегда можно использовать, например, из-за их низкой прочности в пожилом возрасте.
Протезирующей считается операция, при которой в ткани «вшиваются» устройства, замещающие функции разрушенных связок. Чаще всего для этого используются синтетические сетчатые эндопротезы (так называемые «сетки»). После установки такие сетки постепенно прорастают собственными тканями и полноценно выполняют функции искусственных связок и фасций.Использование хирургической сетки
Не стоит думать, что сетчатые эндопротезы - это панацея. Но если данную операцию вам рекомендует врач, то можно сказать, что она даст очень хороший результат: принесет видимое улучшение даже при выраженном пролапсе и недержании мочи при кашле и натуживании живота.
Операция выполняется под общей анестезией. Сетчатый эндопротез легкий и гибкий. Вживленная сетка никак не ощущается и внешне не видна. Она выполняет роль арматуры, которая не дает растягиваться тканям, поэтому повторное появление пролапса исключено.
Эффект операции по установке сетчатого протеза достигает 80-90%.
На сегодняшний день лечение пролапса органов малого таза с помощью сетчетых протезов является наиболее эффективным.
Преимущества авторской методики при лечении выпадения матки
В итоге многолетней работы специалистами ГБУЗ «ВОКБ № 1» разработана оригинальная авторская методика комбинированного лечения выпадения влагалища и матки с использованием сетчатого импланта, на которую получен Патент (№ 2581005 — способ хирургического лечения пролапса тазовых органов). С помощью этой технологии удается восстановить естественную анатомию и физиологическое положение органов малого таза. В сравнении с обычной методикой операции, количество рецидивов снижается с 30% до 1 %. Качество жизни возрастает в несколько раз. Одновременно, при желании пациентки, может быть выполнено оперативное вмешательство, направленное на удовлетворение эстетических запросов в этой зоне.
В ходе проведения операции по авторской методике может быть проведена коррекция других заболеваний органов брюшной полости или малого таза (эндометриоз, миома, киста яичника), что невозможно при проведении операции с использованием только промежностного доступа.
Методики, используемые ранее при лечении выпадения матки, сопровождались многочисленными нежелательными последствиями: использование собственных тканей для протезирования приводило к рецидиву у 40% пациенток, ведь слабость соединительнотканных структур в половине случаев является причиной пролапса,
Существует около 300-х модификаций оперативных вмешательств при лечении тазового пролапса. Сегодня в гинекологическом отделении ГБУЗ «ВОКБ № 1» используется 5 отработанных и внедренных способов хирургического лечения, однако для каждой пациентки мы практикуем индивидуальный подход. Для каждой женщины после обследования разрабатывается конкретная хирургическая программа с учетом особенностей ее организма и пожеланий. Результаты лечения больных обобщены в научных публикациях в различных отечественных и зарубежных профессиональных и рецензируемых изданиях. А эффективность разработанной методики подтверждается многочисленными отзывами наших пациенток.
Для определения стадии заболевания, а также выбора правильной тактики хирургического лечения Вы можете обратиться на очную консультацию в гинекологическое отделение.
Записаться на консультацию можно по телефону: 8-8442- 36-23-55
Минимально инвазивные лапароскопические операции при остром и хроничеком калькулёзном холецистите
Желчнокаменная болезнь занимает ведущую позицию в структуре хирургических заболеваний во всём мире. На сегодняшний день конкременты в желчном пузыре диагностируют у 10-15% взрослого населения, чаще у женщин в возрасте старше 40 лет (Рис. 1). При этом количество осложненных форм калькулезного холецистита остается стабильно высоким, что связано с запоздалым обращением пациентов за хирургической помощью.
Рис. 1. Камни желчного пузыря.
Открытая холецистэктомия, выполняемая из широкого разреза в правом подреберье или из разреза по средней линии живота, на протяжении многих лет была единственным хирургическим способом лечения желчнокаменной болезни (Рис. 2).
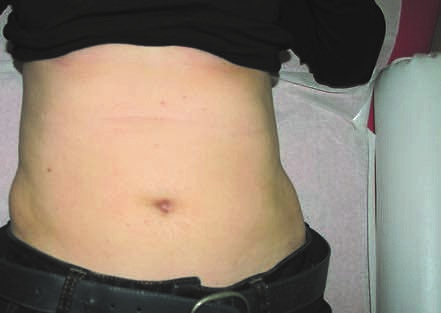
Рис. 2. Рубец в правом подреберье после холецистэктомии,
выполненной из разреза по Кохеру.
Лапароскопическая холецистэктомия в начале 90 годов XX века получила широкое распространение в хирургических клиниках, в настоящее время считается «золотым стандартом» при лечении больных как с хроническим, так и с острым воспалением желчного пузыря. Эта передовая хирургическая технология была внедрена в работу хирургической службы ГБУЗ «ВОКБ №1» в 1996 году (Рис.3).
Рис. 3. Принципиальные отличия
лапароскопического и лапаротомного доступов для холецистэктомии
Лапароскопические операции в ГБУЗ «ВОКБ №1» выполняются с применением современного хирургического оборудования и инструментария производства компаний «Карл Шторц» (Германия), «Этикон» (США), «Медтроник» (Ирландия) - (Рис. 4).
Рис. 4. Видеоэндоскопическая стойка «Карл Шторц»
для лапароскопических операций.
ТРАДИЦИОННАЯ ЛАПАРОСКОПИЧЕСКАЯ ХОЛЕЦИСТЭКТОМИЯ
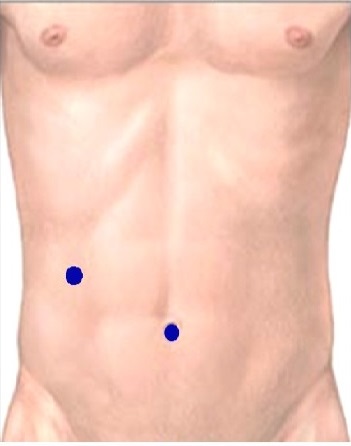
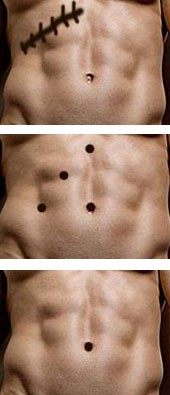
Рис. 5. Схема выполнения 4 проколов на передней брюшной стенке для традиционной лапароскопической холецистэктомии.
Рис. 6. Видеозндоскоп – основной инструмент для лапароскопических операций с диаметром 10 мм (А); инструменты с диаметром рабочих частей 5 мм (Б).
Для создания в брюшной полости рабочего пространства через один из проколов вводим стерильный газ - окись углерода (СО2). После создания пневмоперитонеума органы брюшной полости становятся доступны осмотру. Хирург выделяет пузырную артерию и пузырный проток, соединяющий желчный пузырь с общим желчным протоком, накладывает на них клипсы из биологически инертного металла титана и пересекает. Желчный пузырь мобилизуем при помощи электрокоагулятора, который позволяет одновременно рассекать и коагулировать ткани, что делает операцию в типичных случаях практически бескровной. Удаляем желчный пузырь из брюшной полости через прокол в области пупка, который необходимо расширить до 2-2,5 см при наличии крупных камней. После этого на кожные проколы и на ткани в области пупка накладываем несколько швов.
Общепризнанные преимущества лапароскопических операций:
1. боли в животе после плановых вмешательств незначительные, как правило, отмечаются только в первые сутки,
2. пациенты через несколько часов после операции могут ходить и обслуживать себя,
3. количество послеоперационных осложнений, таких как нагноение ран, грыжи, снижается в несколько раз,
4. длительность пребывания в стационаре сокращается до 1-4 дней, так же как и сроки восстановления трудоспособности,
5. хороший косметический эффект - через несколько месяцев рубцы от проколов у большинства пациентов практически незаметны,
6. после выздоровления и послеоперационной реабилитации пациенты могут вести обычный образ жизни без ограничений физической нагрузки и режима питания, соблюдая рекомендации по диете.
По сравнению с холецистэктомией, выполненной из стандартных лапаротомных разрезов, традиционная лапароскопическая холецистэктомия обладает выраженным косметическим эффектом (Рис. 7).
Рис. 7. Рубцы после установки 4 троакаров
при традиционной лапароскопической холецистэктомии.
ЛАПАРОСКОПИЧЕСКАЯ ХОЛЕЦИСТЭКТОМИЯ ИЗ ЕДИНОГО ДОСТУПА
с троакарной поддержкой («ЕЛД+»-холецистэктомия)
Стремление хирургов снизить травматичность операций, сократить сроки нетрудоспособности, повысить качество жизни больных после холецистэктомии и достичь лучший косметический эффект побуждает к поиску новых технических решений, направленных на уменьшение размеров и количества разрезов на брюшной стенке.
Одним из вариантов минимально инвазивного лечения пациентов с желчнокаменной болезнью является холецистэктомия, выполняемая по технологии «ЕЛД+». Хирургами ГБУЗ «ВОКБ №1» «ЕЛД+»-холецистэктомия внедрена в клиническую практику в 2011 году, по состоянию на 2018 год выполнено более 230 таких операций.
Для обеспечения доступа в брюшную полость мы используем мультипорт «Икс-кон», а манипуляции проводим специально изогнутыми инструментами производства немецкой компании «Карл Шторц». Диаметр шейки «Икс-кона» непосредственно расположенной в пупочном кольце составляет 25 мм, чем и определяется длина разреза. Дополнительный троакар диаметром 11 мм или 6 мм, выступающий средством инструментальной «поддержки» и местом установки улавливающего дренажа, вводим в правом подреберье (Рис. 8, 9).
Рис. 8. Мультипорт «Икс-кон» (А).
Специальные изогнутые инструменты для «ЕЛД+»-холецистэктомии
диаметром 5 мм (Б).
Рис. 9. Пупочное кольцо – место установки мультипорта «Икс-кон», правое подреберье – место установки дополнительного троакара (А). Позиционирование мультипорта «Икс-кон» через пупок (Б).
Чаще всего технологию «ЕЛД+» мы применяем у пациентов с острым калькулёзным холециститом, оперируемых в срочном порядке, когда манипуляции с желчным пузырём и желчевыводящими путями, по сравнению с плановыми ситуациями, являются наиболее сложными.
Технологию «ЕЛД+» мы применяем и при хроническом калькулёзном холецистите, когда в желчном пузыре имеются камни больше 10 мм в диаметре, а для их извлечения из брюшной полости исходно планируется расширять разрез в пупочной области.
Клинический пример. Пациентка, страдавшая хроническим калькулёзным холециститом, при росте 162 см имела массу тела 131,7 кг. Индекс массы её тела составил 50,2 кг/м2, что соответствует ожирению 3 степени по классификации Всемирной организации здравоохранения. Несмотря на наличие крупных камней, полностью занимавших просвет желчного пузыря, и ожирение нам удалось успешно выполнить «ЕЛД+»-холецистэктомию (Рис. 10).
Рис. 10. Вид передней брюшной стенки
с ушитыми послеоперационными ранами (указаны стрелками)
после «ЕЛД+»-холецистэктомии (А).
Камни, удалённые вместе с желчным пузырём,
наибольший размер одного из них составил 55 мм (Б).
Установка мультипорта «Икс-кон» через пупок, применение видеоэндоскопа с диаметром рабочей части 5 мм, дополнительного троакара диаметром 6 мм позволяет уменьшить количесство разрезов на передней брюшной стенке с 4, как при традиционной лапароскопической холецистэктомии, до 2, тем самым значительно снизить интенсивность болевого синдрома после операции и добиться ещё большего косметического результата (Рис. 11).
Рис. 11. Рубцы на передней брюшной стенке после «ЕЛД+»-холецистэктомии.
Фотография выполнена непосредственно перед выпиской пациентки из стационара.
ОДНОПОРТОВАЯ ЛАПАРОСКОПИЧЕСКАЯ ХОЛЕЦИСТЭКТОМИЯ:
удаление желчного пузыря из Единого Лапароскопического Доступа (ЕЛД)
Впервые в мире лапароскопическую холецистэктомию через один разрез в области пупка выполнил G. Navarra в 1997 году, тем самым внедрив в хирургическую практику вариант лапароскопической холецистэктомии, позволивший свести хирургичекую агрессию к минимуму (Рис. 12).
Рис. 12. Эволюция оперативного доступа для холецистэктомии:
от лапаротомии к единому лапароскопическому доступу (ЕЛД).
Технология ЕЛД освоена хирургами ГБУЗ «ВОКБ №1» в 2011 году. По состоянию на 2018 год мы располагаем опытом более 100 таких операций.
Установка одного многоканального порта «Эндокон» через один разрез с последующим использованием нескольких специально изогнутых инструментов через отдельные каналы дает возможность прецизионно манипулировать в подпечёночном пространстве, удалять желчный пузырь через металлический тубус «Эндокона», защищая брюшную стенку от инфицирования, а также надежно ушивать единственную рану передней брюшной стенки (Рис. 13, 14).
Рис. 13. Мультипорт «Эндокон», используемый для холецистэктомии из ЕЛД.
Рис. 14. Набор специальных инструментов
для однопортовой лапароскопической холецистэктомии (ЕЛД).
Применение технологии ЕЛД позволяет минимизировать болевые ощущения у пациентов после операции, значительно снизить риск развития осложнений и добиться максимально возможного косметического результата (рис. 15).
Рис. 15. Рубец в пупке после однопортовой холецистэктомиии (ЕЛД)
практически не виден (указан стрелкой).
КОМБИНИРОВАННАЯ МИНИЛАПАРОСКОПИЧЕСКАЯ ХОЛЕЦИСТЭКТОМИЯ
Минилапароскопия является ещё одним вариантом значительного снижения уровня операционной травмы за счёт применения инструментов и эндоскопической оптики диаметром 2-3 мм.
Одним из первых об успешном выполнении минилапароскопической холецистэктомии сообщил Y. Watanabe в 1998 году. Перспективность развития этого направления отмечается большинством авторитетных российских и зарубежных хирургов.
Минилапароскопическую холецистэктомию мы выполняем с 2011 года, наш опыт в 2018 году составляет более 70 операций. Как правило, при выполнении этого варианта холецистэктомии мы осуществляем 3 прокола: диаметр 2 из них для рабочих инструментов составляет 2,8-3,5 мм, диаметр ещё 1 прокола для установки 10 мм видеоэндоскопа равен 11 мм (Рис. 16, 17, 18).
Для извлечения желчного пузыря двухмиллиметрового или трёхмиллиметрового прокола на передней брюшной стенке недостаточно, поэтому приходится использовать один стандартный троакар, а операция приобретает название - комбинированная минилапароскопическая холецистэктомия (КМЛХЭ).
Рис. 16. «От большого – к малому».
Рис. 17. Видеоэндоскопы диаметром 10 и 3 мм (А);
троакары диаметром 11 мм, 6 мм, 3,5 мм (Б),
для комбинированной минилапароскопической холецистэктомиии.
Рис. 18. Набор инструментов для
минилапароскопических операций.
Достоверное снижение интенсивности болевого синдрома, хороший косметический эффект после КМЛХЭ обусловлены как меньшим диаметров проколов передней брюшной стенки, так и меньшей травматизацией прилегающих к желчному пузырю органов и тканей за счёт прецизионности манипуляций, выполняемых во время его мобилизации (рис. 19).
Рис. 19. Рубцы после комбинированной минилапароскопической холецистэктомии.
Консультации по поводу выполнения минимально инвазивных лапароскопических операций с применением передовых технологий: Единого Лапароскопического Доступа с троакарной поддержкой («ЕЛД+»), Единого Лапароскопического Доступа (ЕЛД), Комбинированной Минилапароскопической Холецистэктомии (КМЛХЭ) при желчнокаменной болезни можно получить в Хирургическом корпусе (№11) ГБУЗ «ВОКБ №1».Контакты:- заведующий хирургическим I отделением ГБУЗ «ВОКБ № 1», кандидат медицинских наук Арина Викторовна Землянская, т. (8442) 36-38-15;
- заведующий хирургическим II отделением ГБУЗ ««ВОКБ № 1»», кандидат медицинских наук Владислав Владимирович Ребров, т. (8442) 36-26-39;
- доктор медицинских наук, профессор Игорь Викторович Михинт. (8442) 37-76-27; моб.т. +7-902-362-17-57;- кандидат медицинских наук, доцент Юрий Владимирович Кухтенкот. (8442) 37-76-27; моб.т. +7-917-330-14-05;- кандидат медицинских наук, доцент Олег Александрович Косивцовт. (8442) 36-26-06; моб.т. +7-917-848-27-41.